دياليز چيست؟
کليه ها با حذف مواد زائد و مايعات اضافي از بدن ، خون شما را فيلتر مي کنند. اين مواد زائد به مثانه ارسال مي شود تا هنگام دفع ادرار از بين بروند.
در صورت نارسايي کليه ها ، دياليز عملکرد آنها را انجام مي دهد. طبق بنياد ملي کليه ، نارسايي کليه در مرحله نهايي هنگامي رخ مي دهد که کليه ها فقط در 10 تا 15 درصد عملکرد طبيعي خود عمل مي کنند.
دياليز درماني است که با استفاده از دستگاه خون را تصفيه و تصفيه مي کند. اين امر باعث مي شود مايعات و الکتروليت ها در تعادل باقي بمانند ، وقتي کليه ها نمي توانند کار خود را انجام دهند.
از دهه 1940 دياليز براي معالجه افرادي که مشکلات کليوي دارند استفاده مي شود.
مزاياي انواع مختلف دياليز
هر دو نوع دياليز مزايا و معايبي دارندکه برحسب شيوه زندگي، سيستم حمايتي، و ميزان مسئوليت پذيري بيمار
تصميم گيري ميشود. هر بيمار بايد از ديدگاه خود به اين دو نوع روش درماني نگاه کند.
در بيماراني که رگ مناسب براي ايجاد فيستول شرياني وريدي دارند معمولا دياليز خوني ارجح است .
براي بسياري از بيماران، يکي از مهمترين مزيت هاي همودياليز اين است که هيچ مشارکتي در درمان ندارند. تنها کاري که بايد بکنند اين است که تا بيمارستان يا کلينيک مخصوص دياليز بروند.
براي آندسته از بيماراني که درمان هاي مستقل تري را ترجيح مي دهند، دياليز صفاقي برنامه تغييرپذيرتري دارد و مي تواند در خانه هم انجام گيرد. اما هنوز هم بايد روزانه ساعتي را صرف عمليات دياليز کند.
مهمترين مشکل دياليز صفاقي احتمال عفونت است. بيمار يک لوله پلاستيکي دارد که از حفره پريتوئن به خارج بدن مي رود و اين مي تواند احتمال وارد شدن باکتري را به بدن افزايش دهد.
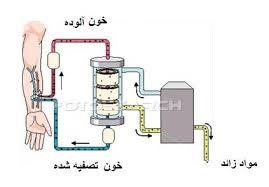
کليه ها مسئول فيلتر کردن و در واقع تصفيه کردم مواد زائد از خون هستند. دياليز عملياتي است که جايگزيني براي بسياري از وظائف و مسئوليت هاي طبيعي کليه ها مي باشد. کليه ها دو عضوي هستند که در هر دو طرف پشت حفره شکم قرار گرفته اند. دياليز به افراد اين امکان را مي دهد، با اينکه ديگر کليه هايشان به خوبي کار نمي کند، بتوانند زندگي خوب و مفيدي را بگذرانند.
دياليز با انجام عملکردهاي کليه هاي از کار افتاده، به بدن کمک مي کند. کليه ها نقش هاي مختلفي در بدن دارند. يکي از وظائف مهم و اصلي کليه ها، تنظيم توازن آب بدن است. آنها اينکار را با تنظيم مقدار ادرار که به طور روزانه از بدن خارج مي شود، انجام مي دهند. در روزهاي گرم، بدن بيشتر عرق مي کند. درنتيجه، آب کمتري بايد از کليه ها دفع شود. در روزهاي سرد نيز که بدن کمتر عرق مي کند، براي حفظ توازن مناسب در بدن، خروج ادرار بايد بيشتر باشد. اين وظيفه کليه هاست که کار تنظيم مايعات بدن را توسط خروج ادرار انجام دهند.
يکي ديگر از وظائف اصلي کليه ها خارج کردن مواد زائدي است که بدن در طول روز توليد مي کند. در عملکردهاي مختلف بدن، سلول ها انرژي مصرف مي کنند. عملکرد سلول ها مواد زائدي توليد مي کند که بايد از بدن بيرون روند. وقتي اين مواد زائد به اندازه کافي از بدن دفع نشوند، در بدن جمع مي شوند. بالا رفتن ميزان اين مواد زائد در بدن، آزوتميا نام دارد که با آزمايش خون سنجيده مي شود. وقتي مواد زائد در بدن جمع مي شوند، حال بدي در بدن ايجاد مي شود که اورمي يا اوره خوني ناميده ميشود.
انواع درمان هاي دياليز کدامند؟
سه نوع دياليز صفاقي وجود دارد:
دياليز صفاقي مداوم (CAPD): نيازي به دستگاه ندارد.
دياليز صفاقي مداوم حلقوي (CCPD): نياز به استفاده از دستگاه دياليز خاص ...
دياليز صفاقي متناوب (IPD): از همان نوع دستگاه استفاده مي کند که CCPD ، ...
انواع مختلف دياليز صفاقي کدامند؟
دياليز و انواع مختلفي از دياليز صفاقي وجود دارد. موارد اصلي عبارتند از: دياليز صفاقي مداوم (CAPD). در CAPD ، شکم شما هر روز چندين بار پر و تخليه مي شود. اين روش به دستگاه نياز ندارد و بايد هنگام بيداري انجام شود. دياليز صفاقي دوچرخه سواري مداوم (CCPD).
چند نوع دياليز در جهان وجود دارد؟
سه دياليز اوليه و دو ثانويه وجود دارد: همودياليز (اوليه) ، دياليز صفاقي (اوليه) ، هموفيلتراسيون (اوليه) ، فيلتراسيون هموديافيلتر (ثانويه) و دياليز روده (ثانويه).
براي همودياليز به چه نوع کاتتري نياز داريد؟
براي دياليز مزمن يا مداوم ، ممکن است همودياليز يا دياليز صفاقي داشته باشيد. تيم جراحان عروق ما روشي را براي ايجاد هر دو نوع دسترسي به دياليز بر اساس نياز و سابقه دياليز شما انجام مي دهند. با همودياليز ، ممکن است در ابتدا کاتتر موقت دريافت کنيد.
چرا دياليز استفاده مي شود؟
عملکرد مناسب کليه ها از تجمع آب اضافي ، زباله و ساير ناخالصي ها در بدن شما جلوگيري مي کند. آنها همچنين به کنترل فشار خون و تنظيم سطح عناصر شيميايي در خون کمک مي کنند. اين عناصر ممکن است شامل سديم و پتاسيم باشد. کليه هاي شما حتي نوعي ويتامين D را فعال مي کنند که جذب کلسيم را بهبود مي بخشد.
هنگامي که کليه هاي شما به دليل بيماري يا آسيب نمي توانند اين عملکردها را انجام دهند ، دياليز مي تواند بدن را به حالت عادي در حد ممکن حفظ کند. بدون دياليز ، نمک ها و ساير مواد زائد در خون جمع شده ، بدن را مسموم کرده و به اندام هاي ديگر آسيب مي رسانند.
با اين حال ، دياليز درماني براي بيماري کليه يا ساير مشکلات موثر بر کليه نيست. براي رفع اين نگراني ها ممکن است به درمان هاي مختلفي نياز باشد.
رژيم دارويي:
در صورت تجويز اريتروپوئيتين : مصرف دارو طبق برنامه تعيين شده توسط پزشک اجرا شود . از آن جايي که احتمال بروز حملات تشنجي به ويژه 90 روز آغازين مصرف دارو وجود دارد لذا توصيه مي شود از انجام فعاليت هايي که در صورت بروز تشنج خطرناک است مانند رانندگي اجتناب شود . در صورت بروز علائمي مانند کهير ، سردرد ، خيز يا تجمع مايعات در بافت هاي بدن ، افزايشذ پتاسيم خون ( با علائمي نظير گزگز کردن دست و پا و اضطراب و … ) تنگي نفس ، تشنج فوراً به پزشک مراجعه شود. در صورت تجويز مدرها : در صورتي که قرص مدر روزانه 1 بار تجويز شده است توصيه مي شود دارو در اول صبح مصرف شود تا از اختلال در خواب شبانه در اثر تکرر ادرار خودداري شود . براي به حداقل رساندن افت ناگهاني فشار خون به ويژه در حالت ايستاده و بروز عواملي از قبيل سرگيجه ، سياهي رفتن چشم ها به آهستگي از حالت خوابيده به نشسته و از نشسته به ايستاده تغيير حالت دهيد . به منظور جلوگيري از واکنش هاي حساسيت به نور اين دارو توصيه مي شود از قرار گرفتن به مدت طولاني در آفتاب خودداري شود. از آن جايي که احتمال بروز کاهش پتاسيم خون با مصرف اين داروها وجود دارد لذا توصيه مي شود از غذاهاي غني از پتاسيم ( موز ، خرما، سيب زميني ، گوجه فرنگي ، هلو ، ريواس ، آجيلي و … ) استفاده شود. مگر آنکه پوست آن ها گرفته شود و به مدت 8 ساعت پيش از پختن در آب خيسانده شود .
آيا گزينه هاي ديگري براي دياليز وجود دارد؟
دياليز وقت گير و گران است. همه آن را انتخاب نمي کنند ، خصوصاً اگر دچار نارسايي شديد و حاد کليه شده باشند.
اگر تصميم داريد دياليز را دنبال نکنيد ، گزينه هاي درماني ديگري وجود دارد که ممکن است به مديريت علائم شما کمک کند. يکي از اين گزينه ها مديريت کم خوني است. وقتي کليه ها به درستي کار مي کنند ، هورمون اريتروپويتين (EPO) به طور طبيعي در بدن توليد مي شود. براي کمک به کليه با عملکرد نامناسب ، مي توانيد هر هفته تزريق EPO انجام دهيد.
حفظ فشار خون خوب مي تواند به کند شدن روند خرابي کليه کمک کند. براي جلوگيري از کم آبي بدن مايعات بنوشيد. قبل از مصرف هرگونه داروي ضد التهابي ، از جمله ايبوپروفن (Advil) و ديکلوفناک (Solaraze ، Voltaren) با پزشک خود صحبت کنيد.
پيوند کليه گزينه ديگري براي برخي افراد است. اين همچنين يک تعهد بلند مدت است. با پزشک خود صحبت کنيد تا ببينيد آيا پيوند براي شما مناسب است يا خير. در صورت انجام موارد زير ممکن است کانديد مناسبي براي پيوند کليه نباشيد.
دود
به شدت از الکل استفاده کنيد
چاق هستند
داراي يک وضعيت بهداشت روان درمان نشده هستند
چه نوع دياليزي را مي توان در خانه انجام داد؟
هم دياليز و هم دياليز صفاقي را مي توان در خانه انجام داد. دياليز صفاقي را مي توان به تنهايي انجام داد ، در حالي که همودياليز به يک شريک نياز دارد. شريک زندگي مي تواند يک دوست يا عضو خانواده باشد ، يا مي توانيد پرستار دياليز را استخدام کنيد.
با هر يک از دو نوع درمان ، شما قبل از آن از يک متخصص پزشکي آموزش کامل خواهيد ديد.
:: برچسبها:
مايعات اضافي از بدن ,
:: بازدید از این مطلب : 738
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0

