

نوشته شده توسط : دکتر ستایش
هیپوسپادیاس در کودکان و نوزادان پسرهیپوسپادیاس یکی از شایعترین ناهنجاریهای مادرزادی در نوزادان پسر است که میتواند نگرانیهای زیادی برای خانوادهها ایجاد کند. آگاهی از علل، علائم و راههای درمان این اختلال میتواند نقش مهمی در مدیریت بهموقع آن ایفا کند. هیپوسپادیاس چیست؟هیپوسپادیاس نوعی ناهنجاری مادرزادی در آلت تناسلی پسران است که در آن مجرای خروج ادرار به جای نوک آلت در بخش پایینی آن باز میشود. این اختلال میتواند درجات مختلفی داشته باشد. از موارد خفیف که محل خروج ادرار کمی جابهجا شده است تا موارد شدید که دهانهی مجرا در نواحی پایینتر مانند بدنهی آلت یا کیسهی بیضه قرار دارد. هیپوسپادیاس ممکن است همراه با انحنای غیرطبیعی آلت (چورده) و ناقصی پوست ختنهگاه نیز مشاهده شود. علل بروز هیپوسپادیاس در کودکانعلت دقیق هیپوسپادیاس هنوز به طور کامل مشخص نشده است، اما عوامل مختلفی در ایجاد آن نقش دارند. مهمترین عوامل عبارتند از:
علائم و نحوه تشخیص هیپوسپادیاسهیپوسپادیاس معمولاً بلافاصله پس از تولد توسط معاینه فیزیکی پزشک تشخیص داده میشود. علائم رایج شامل:
در برخی موارد خفیف، تشخیص ممکن است دشوارتر باشد و نیاز به بررسیهای دقیقتر یا حتی مشاوره با اورولوژیست کودکان پیدا کند. ارتباط هیپوسپادیاس با نقایص قلبی مادرزادیبر اساس پژوهشهای جدید، نوزادان پسر مبتلا به هیپوسپادیاس تا ۵.۸ برابر بیشتر در معرض نقایص قلبی مادرزادی هستند. این یافته نشان میدهد که هیپوسپادیاس میتواند نشانهای از اختلالات گستردهتر در رشد جنینی باشد. به همین دلیل توصیه میشود که نوزادان دارای این ناهنجاری حتماً تحت ارزیابیهای دقیق قلبی از جمله اکوکاردیوگرافی، قرار گیرند تا در صورت وجود اختلالات قلبی، اقدامات درمانی لازم به موقع انجام شود. روشهای درمان هیپوسپادیاس در نوزادان پسردرمان هیپوسپادیاس اغلب نیازمند جراحی است و هدف از آن بازسازی مجرای ادراری و بهبود ظاهر آلت میباشد. نکات کلیدی در درمان عبارتند از: زمان مناسب جراحی: معمولاً بهترین زمان انجام جراحی بین ۶ تا ۱۸ ماهگی است تا کودک قبل از رسیدن به سن آگاهی نسبت به بدن خود درمان شود. تکنیکهای جراحی: بسته به شدت ناهنجاری، روشهای مختلفی برای بازسازی مجرا و اصلاح انحنا وجود دارد. تکنیکهای جدید جراحی تلاش میکنند تا میزان عوارض پس از عمل را به حداقل برسانند. ابزارهای جدید: دستگاههایی مانند «Hyposfix» اخیراً برای کمک به ثبات جراحی توسعه یافتهاند که روند ترمیم را تسهیل میکنند. مراقبتهای پس از جراحی هیپوسپادیاسمراقبت صحیح پس از جراحی نقش حیاتی در موفقیت درمان دارد. این مراقبتها شامل:
اهمیت تشخیص و درمان زودهنگام هیپوسپادیاستشخیص به موقع هیپوسپادیاس و شروع روند درمان در سن مناسب، میتواند نتایج عملکردی و زیبایی بسیار بهتری ایجاد کند. همچنین میتواند از بروز مشکلات روانی احتمالی در آینده جلوگیری کند. آگاهی والدین و تیم پزشکی از علائم و اهمیت این اختلال نقش بسزایی در مدیریت مؤثر آن دارد. به لطف پیشرفتهای علمی، آینده درمان هیپوسپادیاس روشنتر از همیشه به نظر میرسد. هیپوسپادیاس اگرچه در ظاهر یک مشکل محدود به دستگاه ادراری تناسلی به نظر میرسد، اما با توجه به ارتباط آن با سایر اختلالات رشدی، باید با دیدی جامعتر به آن نگریسته شود تا بهترین نتایج برای سلامت جسمی و روانی کودک حاصل شود. درباره دکتر بهار اشجعی دکتر بهار اشجعی دارای بورد فوق تخصصی در جراحی کودکان و نوزادان از پزشکان منحصر به فرد و ماهر در زمینه جراحی اطفال و کودکان در تهران هستند، ایشان دوره پزشکی عمومی را در دانشگاه شهید بهشتی تهران گذراندند و بعد از اتمام دوره پزشکی عمومی به تحصیل در رشته جراحی عمومی در دانشگاه شهید بهشتی تهران پرداختند، بلافاصله بعد از فارغ التحصیلی در رشته جراحی عمومی، در رشته جراحی اطفال پذیرفته شدند و دوره جراحی اطفال را در دانشگاه علوم پزشکی تهران گذراندند و موفق به کسب رتبه اول کشوری در برد فوق تخصصی جراحی اطفال شدند. خدمات دکتر بهار اشجعی
راه های ارتباط با ما مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹ تلفن: بیمارستان کودکان تهران: تقاطع خیابان طالقانی و ولیعصر، روبروی جهاد کشاورزی، پلاک ۴۵۴ بیمارستان لاله شهرک غرب: تهران ، شهرک غرب ، فاز ۵ ، خیابان سیمای ایران ، نبش فلامک جنوبی منبع: https://dr-ashjaei.com/
:: برچسبها: تشخیص هیپوسپادیاس , Hypospadias , دکتر بهار اشجعی بهترین متخصص جراحی کودکان و نوزادان در تهران , هزینه جراحی هیپوسپادیاس در کودکان , :: بازدید از این مطلب : 46 نوشته شده توسط : دکتر ستایش
کاشت مو در مقابل روش های جایگزین |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||

جراحی ریشه آئورت، درمانی برای بخش بزرگ شده آئورت است که به آن آنوریسم آئورت نیز گفته می شود. آئورت رگ خونی بزرگی است که خون را از قلب به بدن می رساند. ریشه آئورت محل اتصال آئورت و قلب است.
آنوریسم آئورت در نزدیکی ریشه آئورت ممکن است به دلیل یک بیماری ارثی به نام سندرم مارفان باشد.
علل دیگر عبارتند از ناراحتی های قلبی در بدو تولد، مانند دریچه نامنظم بین قلب و آئورت. آنوریسم آئورت خطر رویدادهای تهدید کننده زندگی را ایجاد می کند.
با افزایش اندازه آئورت، خطر بروز حوادث قلبی افزایش می یابد. جراحی ریشه آئورت معمولاً برای جلوگیری از این شرایط انجام می شود:
خطرات جراحی ریشه آئورت در مقایسه با سایر جراحی های غیر اورژانسی به طور کلی زیاد است. خطرات عبارتند از:
زمانی که جراحی ریشه آئورت به عنوان یک درمان اورژانسی برای دیسکسیون آئورت یا پارگی آئورت انجام شود، خطرات بیشتر است.
جراحی ریشه آئورت زمانی انجام می شود که مزایای احتمالی پیشگیرانه بر خطرات جراحی بیشتر باشد.
آزمایشهایی برای تعیین خطر تشریح آئورت یا پارگی آئورت انجام میشود. عوامل مهم عبارتند از:
از نتایج این آزمایشات برای تصمیم گیری در مورد اینکه آیا شما باید جراحی کنید، چه زمانی آن را انجام می دهید و چه نوع جراحی باید انجام شود، استفاده می شود.
انواع مختلفی از جراحی ریشه آئورت وجود دارد، از جمله:
تعویض دریچه آئورت و ریشه این روش جایگزینی ریشه آئورت مرکب نیز نامیده می شود. جراح بخشی از آئورت و دریچه آئورت را برمی دارد.
سپس جراح بخش آئورت را با یک لوله مصنوعی به نام پیوند جایگزین می کند. دریچه آئورت با یک دریچه مکانیکی یا بیولوژیکی جایگزین می شود.
هرکسی که دریچه مکانیکی دارد، برای جلوگیری از لخته شدن خون باید تا آخر عمر از داروی رقیق کننده خون استفاده کند. داروهای رقیق کننده خون نیز رقیق کننده خون یا ضد انعقاد نامیده می شوند.
ترمیم ریشه آئورت محافظ دریچه. جراح بخش بزرگ شده آئورت را با پیوند جایگزین می کند. دریچه آئورت در جای خود باقی می ماند. در یک تکنیک، جراح دریچه را در داخل پیوند می دوزد.
اگر بیماری قلبی دیگری دارید، جراح شما ممکن است آن را همزمان با جراحی ریشه آئورت درمان کند.
جراحی ریشه آئورت می تواند عمر افراد مبتلا به آنوریسم آئورت را افزایش دهد. در بیمارستانهایی با تیمهای جراحی مجرب، میزان بقای پنج سال پس از جراحی حدود 90 درصد است.
میزان بقا برای افرادی که پس از کالبد شکافی آئورت یا پارگی آئورت جراحی میکنند یا نیاز به جراحی مجدد دارند کمتر است.
میزان بقا برای جراحی آنوریسم الکتیو به طور کلی مطلوب است.
یک مطالعه در سال 2020 شامل 738 نفر تحت عمل جراحی برای آنوریسم آئورت صعودی نشان داد که 5.96٪ منبع مورد اعتماد (44 نفر) در مدت کوتاهی پس از جراحی فوت کردند.
بقا نیز ممکن است در طول زمان بهبود یافته باشد. به عنوان مثال، یک مطالعه در سال 2023 با منبع مطمئن نتایج جراحی AAA نشان داد که میزان مرگ و میر 30 روزه برای AAA های پاره نشده از 5.8٪ در سال 2001 به 1.7٪ در سال 2021 کاهش یافته است.
بقا برای افرادی که برای آنوریسم های پاره شده تحت عمل جراحی قرار می گیرند کمتر مطلوب است.
یک مطالعه در سال 2020 با 178 نفر که به دلیل پارگی AAA عمل جراحی باز انجام داده بودند، نشان داد که 55٪ منبع مورد اعتماد (95 نفر) در مدت کوتاهی پس از جراحی فوت کردند.
خطر مرگ به عوامل زیادی بستگی دارد، مانند:
امید به زندگی پس از ترمیم آنوریسم آئورت
امید به زندگی پس از جراحی آنوریسم آئورت می تواند بر اساس عوامل مختلفی متفاوت باشد. برخی از این موارد شامل سن و سلامت کلی شما است.
یک مطالعه در سال 2019 شامل افرادی که جراحی باز یا EVAR انجام دادند، نشان داد که میزان مرگ و میر 10 ساله برای افراد زیر 70 سال 38.1 درصد و برای افراد بالای 80 سال 80 درصد است.
همچنین چشم انداز بلندمدت برای افرادی با بیماری های همراه کمتر یا شرایط همزیستی بهتر بود.
نوع روش نیز می تواند نقش داشته باشد. یک مطالعه در سال 2022 نشان داد که در حالی که جراحی باز احتمال مرگ و میر 30 روزه بالاتری داشت، با مرگ و میر 6 ساله کمتر، پارگی 6 ساله کمتر و نیاز کمتر در آینده به انجام مجدد این روش در مقایسه با EVAR همراه بود.
تیم مراقبت شما دستورالعملهای مربوط به فعالیتها را هنگامی که پس از جراحی از بیمارستان به خانه بازمیگردید، به شما میدهد.
این شامل مواردی مانند زمانی است که رانندگی کردن، بازگشت به محل کار، ورزش و بلند کردن دوباره چیزهای سنگین خوب است.
بلند کردن اجسام سنگین می تواند فشار خون را افزایش دهد و بر آئورتی که اخیراً ترمیم شده است تأثیر منفی بگذارد. حتما دستورالعمل های آنها را به دقت دنبال کنید.
کنترل فشار خون به دنبال این روش بسیار مهم است. حفظ فشار خون سالم فشار کمتری بر آئورت و پیوندی که قرار داده شده وارد می کند.
بسیاری از افرادی که جراحی آنوریسم آئورت انجام می دهند می توانند به زندگی عادی ادامه دهند. با این حال، برخی ممکن است عوارضی را تجربه کنند که نیاز به یک روش اضافی یا پارگی آنوریسم خود را تجربه کنند.
در اینجا چند پاسخ به سوالات متداول در مورد جراحی آنوریسم آئورت آورده شده است.
چه چیزی می تواند باعث مشکلات روده، ضعف در پاها یا نارسایی کلیه پس از جراحی آنوریسم آئورت شود؟
ایسکمی می تواند تمام عوارض فوق را ایجاد کند. ایسکمی زمانی است که بافتی اکسیژن کافی دریافت نمی کند. هنگامی که این اتفاق می افتد، آسیب بافت ممکن است رخ دهد. ایسکمی می تواند بسیاری از قسمت های بدن را پس از جراحی آنوریسم از جمله اندام ها، کلیه ها، دستگاه گوارش و نخاع تحت تاثیر قرار دهد.
آیا می توانید پس از ترمیم آنوریسم آئورت یک زندگی عادی داشته باشید؟
بله، پس از ترمیم آنوریسم آئورت می توان زندگی عادی داشت. برخی از افراد ممکن است عوارضی داشته باشند که باید با اقدامات پزشکی اضافی برطرف شوند، در حالی که برخی دیگر ممکن است همچنان پارگی آنوریسم خود را تجربه کنند.
EVAR پتانسیل طولانی مدت منبع قابل اعتماد بیشتری برای جراحی آینده و میزان پارگی نسبت به جراحی باز دارد.
محدودیت های بعد از جراحی آنوریسم آئورت چیست؟
در حالی که ممکن است ورزش های سبک مانند پیاده روی کوتاه انجام دهید، توصیه می شود حداقل تا 6 هفته پس از جراحی آئورت از انجام فعالیت های شدید یا بلند کردن اجسام سنگین خودداری کنید.
فعالیت های دیگری که ممکن است محدود شوند عبارتند از: حمام کردن، داشتن رابطه جنسی، رانندگی با ماشین و بازگشت به محل کار. پزشک در مورد اینکه چه زمانی می توانید به این فعالیت ها بازگردید، راهنمایی های خاصی به شما ارائه می دهد.
آیا درمان های دیگری برای آنوریسم آئورت وجود دارد؟
بله، اما به طور معمول به اندازه آنوریسم و سرعت رشد بستگی دارد. مدیریت فشار خون و حفظ آن در محدوده سالم ممکن است آنوریسم های کوچک آئورت را درمان کند. همچنین مهم است که از کشیدن سیگار خودداری کنید.
با کنترل این دو عامل خطر، شما و پزشک تان می توانید از رسیدن آنوریسم به اندازه ای که نیاز به جراحی دارد جلوگیری کنید. هنگامی که به اندازه کافی بزرگ شد، جراحی تنها راه برای ترمیم آنوریسم است.
چگونه یک پزشک تصمیم می گیرد که آیا جراحی برای آنوریسم آئورت من توصیه می شود؟
اگر پزشک شما آنوریسم آئورت را تشخیص دهد، آن را به صورت دوره ای با استفاده از تصویربرداری کنترل می کند. اگر آنوریسم بزرگ شده یا به سرعت در حال رشد است، ممکن است جراحی را توصیه کنند.
جراحی آنوریسم آئورت به طور کلی بی خطر در نظر گرفته می شود، اما با خطرات و عوارض همراه است. نمونه هایی از برخی از خطرات رایج عبارتند از لخته شدن خون، عوارض ایسکمیک و خونریزی بیش از حد.
اگر پزشک شما جراحی را برای آنوریسم آئورت شما توصیه کرد، می توانید از آنها در مورد خطرات مربوط به عمل خود بپرسید. چشم انداز شما می تواند به عوامل زیادی مانند سن، سلامت کلی و نوع جراحی شما بستگی داشته باشد.
خدمات دکتر رامین بقایی
ارتباط با دکتر رامین بقایی
آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei
منبع: https://dr-baghaei.com/

هر سال حدود 400000 کودک و نوجوان 0 تا 19 ساله به سرطان مبتلا می شوند. شایع ترین انواع سرطان دوران کودکی شامل لوسمی ها، تومورهای مغزی، لنفوم ها و تومورهای جامد مانند نوروبلاستوما و تومور ویلمز است.
در کشورهای با درآمد بالا، که خدمات جامع عموماً در دسترس است، بیش از 80 درصد از کودکان مبتلا به سرطان درمان می شوند. در کشورهای با درآمد کم و متوسط (LMIC)، کمتر از 30 درصد درمان می شوند.
مرگ و میرهای قابل اجتناب ناشی از سرطان های دوران کودکی در LMIC ها ناشی از عدم تشخیص، تشخیص اشتباه یا تشخیص تاخیری، موانع دسترسی به مراقبت، ترک درمان، مرگ ناشی از مسمومیت و عود است.
تنها 29 درصد از کشورهای کم درآمد گزارش می دهند که داروهای سرطان به طور کلی در دسترس جمعیت آنها است در حالی که 96 درصد کشورهای با درآمد بالا هستند.
سرطان عامل اصلی مرگ و میر کودکان و نوجوانان است. احتمال زنده ماندن در تشخیص سرطان دوران کودکی بستگی به کشوری دارد که کودک در آن زندگی می کند.
در کشورهای با درآمد بالا، بیش از 80 درصد از کودکان مبتلا به سرطان درمان می شوند، اما در بسیاری از LMIC ها کمتر از 30 درصد درمان می شوند.
اگرچه سرطان دوران کودکی را نمی توان به طور کلی از طریق غربالگری پیشگیری یا شناسایی کرد، اکثر انواع سرطان دوران کودکی را می توان با داروهای ژنریک و سایر اشکال درمان، از جمله جراحی و رادیوتراپی، درمان کرد.
دلایل کاهش نرخ بقا در LMICها شامل تاخیر در تشخیص، ناتوانی در دستیابی به تشخیص دقیق، درمان غیرقابل دسترس، ترک درمان، مرگ ناشی از سمیت (عوارض جانبی) و عود قابل اجتناب است.
بهبود دسترسی به مراقبتهای سرطان دوران کودکی، از جمله به داروها و فنآوریهای ضروری، بسیار مقرونبهصرفه، امکانپذیر است و میتواند بقا را در همه محیطهای درآمدی بهبود بخشد.
سیستمهای داده سرطان دوران کودکی برای ایجاد بهبود مستمر در کیفیت مراقبت و اطلاعرسانی تصمیمات سیاستی مورد نیاز است.
سرطان در افراد در هر سنی رخ می دهد و می تواند هر قسمتی از بدن را درگیر کند. این بیماری با تغییر ژنتیکی در سلولهای منفرد شروع میشود، که سپس میتواند به یک توده (یا تومور) تبدیل شود، به سایر قسمتهای بدن حمله کند و در صورت عدم درمان باعث آسیب و مرگ شود.
برخلاف سرطان در بزرگسالان، بیشتر سرطان های دوران کودکی علت شناخته شده ای ندارند. بسیاری از مطالعات به دنبال شناسایی علل سرطان دوران کودکی بودهاند، اما تعداد بسیار کمی از سرطانها در کودکان ناشی از عوامل محیطی یا سبک زندگی هستند.
تلاشهای پیشگیری از سرطان در کودکان باید بر رفتارهایی متمرکز شود که از ابتلای کودک به سرطان قابل پیشگیری در بزرگسالی جلوگیری کند.
برخی از عفونت های مزمن مانند HIV، ویروس اپشتین بار و مالاریا از عوامل خطر سرطان دوران کودکی هستند. آنها به ویژه در LMIC ها مرتبط هستند.
سایر عفونتها میتوانند خطر ابتلای کودک به سرطان را در بزرگسالی افزایش دهند، بنابراین مهم است که واکسینه (در برابر هپاتیت B برای کمک به پیشگیری از سرطان کبد و علیه ویروس پاپیلومای انسانی برای کمک به پیشگیری از سرطان دهانه رحم) و سایر روشها مانند تشخیص زودهنگام و درمان عفونتهای مزمن که میتواند منجر به سرطان شود.
داده های کنونی نشان می دهد که تقریباً 10 درصد از همه کودکان مبتلا به سرطان به دلیل عوامل ژنتیکی مستعد هستند (3). تحقیقات بیشتری برای شناسایی عوامل موثر بر رشد سرطان در کودکان مورد نیاز است.
از آنجایی که به طور کلی پیشگیری از سرطان در کودکان ممکن نیست، موثرترین استراتژی برای کاهش بار سرطان در کودکان و بهبود نتایج، تمرکز بر تشخیص سریع و صحیح و به دنبال آن درمان موثر و مبتنی بر شواهد با مراقبتهای حمایتی مناسب است.
تشخیص زودهنگام
زمانی که سرطان زود تشخیص داده شود، به احتمال زیاد به درمان مؤثر پاسخ می دهد و منجر به احتمال بقای بیشتر، رنج کمتر و اغلب درمان کم هزینه و فشرده تر می شود.
با تشخیص زودهنگام سرطان و اجتناب از تأخیر در مراقبت، می توان پیشرفت های قابل توجهی در زندگی کودکان مبتلا به سرطان ایجاد کرد.
تشخیص صحیح برای درمان کودکان مبتلا به سرطان ضروری است زیرا هر سرطان به یک رژیم درمانی خاص نیاز دارد که ممکن است شامل جراحی، رادیوتراپی و شیمی درمانی باشد.
تشخیص زودهنگام از 3 جزء تشکیل شده است:
آگاهی از علائم توسط خانواده ها و ارائه دهندگان مراقبت های اولیه؛
ارزیابی دقیق و به موقع بالینی، تشخیص و مرحله بندی (تعیین میزان گسترش سرطان). و
دسترسی به درمان سریع
تشخیص زودهنگام در همه شرایط مرتبط است و بقای بسیاری از سرطان ها را بهبود می بخشد. برنامههایی برای ترویج تشخیص زودهنگام و صحیح با موفقیت در کشورهایی با هر سطح درآمدی، اغلب از طریق تلاشهای مشترک دولتها، جامعه مدنی و سازمانهای غیردولتی، با نقشهای حیاتی توسط گروههای والدین اجرا شده است.
سرطان دوران کودکی با طیفی از علائم هشداردهنده مانند تب، سردردهای شدید و مداوم، درد استخوان و کاهش وزن همراه است که توسط خانواده ها و ارائه دهندگان مراقبت های بهداشتی اولیه آموزش دیده قابل تشخیص است.
غربالگری به طور کلی برای سرطان های دوران کودکی مفید نیست. در برخی موارد منتخب، می توان آن را در جمعیت های پرخطر در نظر گرفت.
به عنوان مثال، برخی از سرطان های چشم در کودکان می تواند ناشی از جهشی باشد که ارثی است، بنابراین اگر آن جهش یا بیماری در خانواده کودک مبتلا به رتینوبلاستوما شناسایی شود، می توان مشاوره ژنتیکی ارائه داد و خواهر و برادر با معاینه منظم چشم در اوایل زندگی تحت نظر قرار گرفتند.
علل ژنتیکی سرطان های دوران کودکی تنها در نسبت کمی از کودکان مبتلا به سرطان مرتبط است. شواهد با کیفیتی برای حمایت از برنامه های غربالگری مبتنی بر جمعیت در کودکان وجود ندارد.
درمان
تشخیص صحیح برای تجویز درمان مناسب برای نوع و وسعت بیماری ضروری است. درمان های استاندارد شامل شیمی درمانی، جراحی و/یا رادیوتراپی است.
کودکان همچنین نیاز به توجه ویژه به رشد مداوم جسمی و شناختی و وضعیت تغذیه ای خود دارند که به یک تیم اختصاصی و چند رشته ای نیاز دارد.
دسترسی به تشخیص مؤثر، داروهای ضروری، آسیب شناسی، فرآورده های خونی، پرتودرمانی، فناوری و مراقبت های روانی اجتماعی و حمایتی در سراسر جهان متغیر و نابرابر است.
با این حال، درمان برای بیش از 80 درصد از کودکان مبتلا به سرطان زمانی امکان پذیر است که خدمات سرطان دوران کودکی در دسترس باشد.
برای مثال، درمان دارویی شامل داروهای ژنریک ارزان قیمت است که در فهرست داروهای ضروری برای کودکان WHO گنجانده شده است.
کودکانی که درمان را کامل می کنند به مراقبت مداوم برای نظارت بر عود سرطان و مدیریت هر گونه تأثیر احتمالی طولانی مدت درمان نیاز دارند.
مراقبت تسکینی
مراقبت تسکینی علائم ناشی از سرطان را تسکین می دهد و کیفیت زندگی بیماران و خانواده های آنها را بهبود می بخشد. همه کودکان مبتلا به سرطان قابل درمان نیستند، اما تسکین رنج برای همه امکان پذیر است.
مراقبت تسکینی اطفال جزء اصلی مراقبت جامع در نظر گرفته میشود، که از زمانی شروع میشود که بیماری تشخیص داده میشود و در طول درمان و مراقبت ادامه مییابد، صرف نظر از اینکه آیا کودک درمان را با هدف درمانی دریافت میکند یا خیر.
برنامههای مراقبت تسکینی را میتوان از طریق مراقبتهای اجتماعی و خانگی، ارائه تسکین درد و حمایت روانی اجتماعی به بیماران و خانوادههایشان ارائه کرد.
برای درمان درد سرطانی متوسط تا شدید، که بیش از 80 درصد از بیماران سرطانی را در مرحله پایانی تحت تأثیر قرار می دهد، باید دسترسی کافی به مورفین خوراکی و سایر داروهای ضد درد فراهم شود.
شایع ترین نوع سرطان دوران کودکی لوسمی لنفوسیتی حاد (ALL) است، سرطان خون و مغز استخوان که گلبول های سفید نابالغی را ایجاد می کند که نمی توانند عملکرد معمول خود را انجام دهند. به همین دلیل، بیماری به سرعت تشدید می شود.
به گفته انجمن سرطان آمریکا، ALL به احتمال زیاد در اوایل دوران کودکی رخ می دهد، در پسران شایع تر از دختران است. کودکان زیر پنج سال بیشتر در معرض خطر ابتلا به ALL هستند.
یک متخصص خون و انکولوژیست کودکان در کلینیک مایو، کودکان در تمام سنین مبتلا به ALL را درمان می کند. در اینجا چیزی است که او می خواهد خانواده ها در مورد این بیماری بدانند:
1. ALL نادر است و مجموعه ای از علائم پایدار دارد.
در سال 2023، انجمن سرطان آمریکا تخمین می زند که 6540 مورد جدید ALL در کودکان و بزرگسالان تشخیص داده می شود. این نشان دهنده کمتر از نیمی از 1٪ از کل سرطان ها در ایالات متحده است.
همه علائم متفاوت است و می تواند شبیه علائم آنفولانزا و سایر بیماری های رایج باشد. اکثر تب های بالا، تورم غدد لنفاوی و کبودی بخشی از رشد معمول دوران کودکی هستند.
والدین باید با متخصص مراقبت های بهداشتی فرزند خود تماس بگیرند اگر این علائم ادامه یافت، همزمان رخ داد یا غیرعادی به نظر می رسید.
با ALL، ما اغلب شاهد تب های شدید مکرر یا روزانه هستیم که نمی توانید توضیح دهید. ما اغلب شاهد کاهش وزن سریع هستیم که برای سطح فعالیت کودک منطقی نیست.
و ما همیشه در مورد توده ها یا برجستگی ها می پرسیم که می تواند نشان دهنده تورم غدد لنفاوی و همچنین تعریق شبانه، درد استخوان و هرگونه کبودی یا خونریزی جدید باشد.
اگر تیم مراقبت های بهداشتی شما مشکوک باشد که فرزند شما ALL دارد، برای آزمایش خون می گیرند. ما انتظار داریم که در یک کودک مبتلا به ALL تغییراتی در شمارش خون مشاهده کنیم. هموگلوبین پایین، پلاکت کم، نوتروفیل کم - داشتن تمام این شمارش خون پایین ممکن است نشان دهنده ALL باشد.
علاوه بر آزمایش خون، متخصصان مراقبت های بهداشتی ممکن است از آزمایش مغز استخوان، آزمایش های تصویربرداری و آزمایش مایع نخاعی نیز برای تشخیص ALL استفاده کنند.
داشتن یک علامت ALL، مانند کبودی یا یک شمارش خون پایین، به طور کلی جای نگرانی نیست. ALL خودش را اعلام می کند. قرار نیست دزدکی به شما نفوذ کند. مجموعه ای از علائم را که ما می بینیم ایجاد می کند
2. کودکانی که مبتلا به ALL تشخیص داده شده اند، گزینه های خوبی برای مراقبت دقیق دارند.
تیم مراقبت از کودک شما هنگام تعیین بهترین درمان برای ALL عوامل بسیاری را در نظر می گیرد، از جمله:
نوع لنفوسیت های درگیر - سلول های B یا سلول های T.
تغییرات ژنتیکی خاص موجود در سلول های سرطان خون کودک.
سن کودک
نتایج آزمایشات آزمایشگاهی، مانند تعداد گلبول های سفید شناسایی شده در نمونه خون.
سپس تیمهای مراقبتی، برنامههای درمانی را برای هر بیمار بر اساس عواملی تنظیم میکنند که نشاندهنده خطر استاندارد یا خطر بالای عود است. این رویکرد به درمان که طبقه بندی ریسک نامیده می شود، بقا را بهبود بخشیده است.
فردی با خطر استاندارد معمولاً بین 1 تا 10 سال سن دارد. کودکی در این گروه سنی با تعداد گلبول های سفید خون کمتر از 50000 خطر استاندارد در نظر گرفته می شود. بیماران خارج از این پارامترها نیاز به درمان شدیدتری دارند و پرخطر در نظر گرفته می شوند.
برای بیماران در معرض خطر استاندارد، درمان معمولاً شامل شیمی درمانی است که از طریق انفوزیون انجام می شود. ما همچنین شیمیدرمانی را از طریق ضربه زدن به ستون فقرات وارد میکنیم، زیرا میدانیم که برخی از لوسمیها در پنهان شدن در آن فضا بسیار خوب هستند و این میتواند از عود و عود بعدی جلوگیری کند.
درمان می تواند دو تا سه سال طول بکشد و چند ماه اول شدیدترین است.
پس از شش ماه اول، بیمار وارد دوره ای می شود که به آن نگهداری می گویند. سپس بیماران را کمتر می بینیم زیرا نیاز به درمان با شدت کمتری دارند. بچه ها به مدرسه باز می گردند و سیستم ایمنی آنها کمی قوی تر می شود.
آنها می توانند به تعطیلات بروند و موهایشان دوباره شروع به رشد می کند. ALL شروع به احساس یک چیز آزاردهنده برای مدیریت می کند و کمتر شبیه یک بیماری ویرانگر و تغییر دهنده زندگی است.
تیم مراقبت بیوپسی مغز استخوان را برای تعیین اینکه آیا ALL بهبود یافته است انجام می دهد. اگر لوسمی در بیوپسی وجود نداشته باشد، این بهترین نشانه این است که بیمار در حال بهبودی است و با بهترین نتایج همراه است.
گزینه های بسیار دیگری برای کودکانی با جهش های ژنتیکی پرخطر یا بیماری های تهاجمی وجود دارد که شیمی درمانی برای آنها موثر نیست. همه درمان ها ممکن است شامل درمان هدفمند، پرتودرمانی، پیوند مغز استخوان، سلول درمانی CAR-T و آزمایشات بالینی باشد.
3. چشم انداز کودکان مبتلا به ALL عالی است و گزینه های درمانی همچنان در حال بهبود هستند.
نرخ بقای پنج ساله برای کودکان مبتلا به سرطان خون ALL حدود 90٪ است و اگر کودکی پنج سال پس از درمان بدون سرطان باقی بماند، احتمالاً درمان می شود.
کودکانی که مبتلا به ALL تشخیص داده شده اند، در بقای خوب عمل می کنند. آنها می توانند زندگی عادی و سالمی داشته باشند - ازدواج کنند، بچه دار شوند و طول عمر عادی داشته باشند.
در همین حال، گزینه های درمانی موجود همچنان در حال بهبود هستند.
یکی از امیدوارکنندهترین گزینههای درمانی جدید، درمان با سلولهای CAR-T برای بیماران اطفال است که از سلولهای T بیمار استفاده میکند و آنها را مهندسی ژنتیک میکند تا سلولهای لوسمی آنها را هدف قرار داده و از بین ببرد.
این نوع درمانی میتواند بیمار را از پیوند سلولهای بنیادی که عوارض جانبی و عوارض بیشتری دارد، نجات دهد.
فکر کردن به سرطان فرزندتان کاملاً وحشتناک است، اما اولین چیزی که می خواهم والدین بشنوند این است که ALL یکی از قابل درمان ترین سرطان هاست. و ما راهی بسیار طولانی را با روش های درمانی پیموده ایم.
درباره دکتر بهار اشجعی
دکتر بهار اشجعی دارای بورد فوق تخصصی در جراحی کودکان و نوزادان از پزشکان منحصر به فرد و ماهر در زمینه جراحی اطفال و کودکان در تهران هستند، ایشان دوره پزشکی عمومی را در دانشگاه شهید بهشتی تهران گذراندند و بعد از اتمام دوره پزشکی عمومی به تحصیل در رشته جراحی عمومی در دانشگاه شهید بهشتی تهران پرداختند، بلافاصله بعد از فارغ التحصیلی در رشته جراحی عمومی، در رشته جراحی اطفال پذیرفته شدند و دوره جراحی اطفال را در دانشگاه علوم پزشکی تهران گذراندند و موفق به کسب رتبه اول کشوری در برد فوق تخصصی جراحی اطفال شدند.
خدمات دکتر بهار اشجعی
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
بیمارستان کودکان تهران: تقاطع خیابان طالقانی و ولیعصر، روبروی جهاد کشاورزی، پلاک ۴۵۴
بیمارستان لاله شهرک غرب: تهران ، شهرک غرب ، فاز ۵ ، خیابان سیمای ایران ، نبش فلامک جنوبی
منبع: https://dr-ashjaei.com/
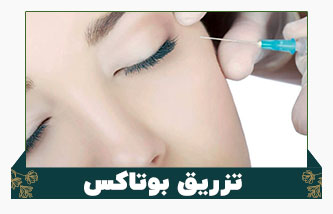
بوتاکس (onabotulinumtoxinA) یک درمان پیشگیرانه برای بزرگسالان مبتلا به میگرن مزمن، یک بیماری عصبی ناتوان کننده همراه با سردردهای مکرر و شدید است.
درمان بوتاکس شامل یک ارائه دهنده مراقبت های بهداشتی باتجربه است که دوزهای کمی از یک سم مشتق شده از باکتری را به نواحی خاصی از صورت، سر و گردن تزریق می کند.
شواهد علمی از بوتاکس به عنوان یک گزینه درمانی ایمن، قابل تحمل و موثر برای میگرن مزمن حمایت میکند. اثر بوتاکس موقتی است و معمولاً هر 12 هفته یکبار نیاز به تزریق مجدد دارد.
سازمان غذا و دارو (FDA) بوتاکس را در سال 2010 برای جلوگیری از میگرن مزمن (15 روز یا بیشتر سردرد در ماه) در بزرگسالان تایید کرد.
برای پیشگیری از میگرن اپیزودیک که 14 سردرد یا کمتر در ماه است، تایید نشده است.
بوتاکس در دو مطالعه علمی برای کسب تاییدیه FDA مورد ارزیابی قرار گرفت. مطالعات نشان داد شرکتکنندگانی که تزریق بوتاکس را دریافت میکردند 7.8 تا 9.0 روز سردرد کمتری در ماه داشتند. این در مقایسه با گروه دارونما (درمان غیر فعال) از نظر آماری معنی دار بود.
دادههای جمعآوری شده از این دو مطالعه همچنین فوایدی مانند کاهش ناتوانی مرتبط با سردرد و بهبود کیفیت زندگی مرتبط با سلامت در گروه درمان را نشان داد. از زمان تأیید FDA، بوتاکس برای میگرن مزمن مؤثر است.
بوتاکس از باکتری کلستریدیوم بوتولینوم گرفته می شود. این حاوی مقادیر کمی از نوروتوکسین باکتری است - یک ماده سمی یا "سمی" که به اعصاب آسیب می رساند.
کارشناسان گمان می کنند که از طریق موارد زیر از میگرن مزمن جلوگیری می کند:
بوتاکس از عمل استیل کولین، یک ماده شیمیایی عصبی که مسئول انقباض عضلانی است، جلوگیری می کند. به این ترتیب، هنگامی که بوتاکس به عضله تزریق می شود، باعث شل شدن و کاهش درد می شود.
بوتاکس آزادسازی پروتئین های التهابی مانند پپتید مرتبط با ژن کلسی تونین (CGRP) را که در انتقال سیگنال های درد سردرد میگرنی نقش دارد، مختل می کند.
بوتاکس سلولهای عصبی را کمتر به تحریک واکنش نشان میدهد و در نتیجه چرخه معیوب سردرد بر سردردهایی که با میگرن مزمن مشاهده میشود را کاهش میدهد.
اثر بوتاکس موقتی است و حدود سه ماه ماندگاری دارد. بنابراین، برنامه درمانی توصیه شده هر 12 هفته، معادل چهار درمان در سال است.
انجام تزریق بوتاکس یک روش نسبتا سریع است که حدود 20 دقیقه طول می کشد. بیشتر افراد می توانند بلافاصله پس از آن به فعالیت های روزانه خود بازگردند.
در طول این عمل، یک متخصص مغز و اعصاب (پزشک متخصص در اختلالات سیستم عصبی) بوتاکس را به 31 محل مختلف صورت، سر و گردن تزریق می کند. FDA دوز کلی 155 واحد را با پنج واحد در هر محل توصیه می کند.
این سایت ها عبارتند از:
بالای پل بینی
پیشانی
معابد
پشت سر
بالای گردن
عضلات ناحیه فوقانی پشت/گردن (عضلات ذوزنقه ای)
بعد از تزریق، بوتاکس 10 تا 14 روز طول می کشد تا اثر بهینه داشته باشد.
شایع ترین عوارض جانبی گزارش شده پس از تزریق بوتاکس برای میگرن مزمن، درد گردن و سردرد است. در مطالعات پیش تاییدی که قبلا ذکر شد، گردن درد در 9 درصد از افرادی که برای میگرن مزمن تزریق بوتاکس دریافت می کردند، رخ داد، در حالی که 3 درصد از افرادی که تحت دارونما قرار گرفتند، درد گردن را گزارش کردند.
از افرادی که تحت بوتاکس قرار می گیرند. 5% سردرد و 4% میگرن را گزارش کردند، در مقایسه با 3% که در گروه دریافت کننده دارونما این سردرد را گزارش کردند.
متخصصان گمان می کنند که پس از دریافت بوتاکس، ممکن است عضله مورد نظر قبل از شل شدن دچار اسپاسم شود و باعث سردرد موقت شود.
آسیب به رگ خونی، برخورد اشتباه سوزن به غشای پوشش دهنده استخوان، یا اضطراب و استرس ناشی از خود عمل نیز ممکن است منجر به سردرد شود.
سایر عوارض جانبی احتمالی بوتاکس عبارتند از:
موارد کمتر (کمتر از 1٪ از افرادی که تحت بوتاکس برای میگرن مزمن قرار می گیرند) عوارض جانبی را گزارش کردند.
واکنش های آلرژیک، از جمله واکنش های بالقوه تهدید کننده زندگی به نام آنافیلاکسی، می تواند با بوتاکس رخ دهد. در چنین مواردی، واکنش باید درمان شود و دارو دوباره استفاده نشود.
به دلیل پتانسیل عوارض جانبی جدی مانند انتشار سم از محل تزریق، بوتاکس یک هشدار جعبه ای داده شد که قوی ترین هشداری است که FDA می تواند صادر کند.
علائم مسمومیت با سم بوتولینوم ساعت ها تا هفته ها پس از تزریق گزارش شده است. آنها ممکن است شامل ضعف عضلانی که در سراسر بدن احساس می شود و مشکلات تنفسی، در میان سایر علائم عصبی باشد.
با این حال، هنگامی که در دوزهای توصیه شده برای میگرن مزمن تجویز می شود، FDA بیان می کند که هیچ گزارش قطعی از گسترش سم بوتاکس وجود ندارد.
اگر بزرگسال مبتلا به میگرن مزمن هستید، ممکن است کاندیدای خوبی برای تزریق بوتاکس باشید.
میگرن مزمن به سردردهایی گفته می شود که 15 روز یا بیشتر در ماه به مدت بیش از سه ماه رخ می دهد و این سردردها دارای ویژگی های میگرن (ویژگی های میگرنی) در حداقل هشت روز در ماه هستند.
نمونه هایی از ویژگی های میگرن شامل سردردهایی است که عبارتند از:
در یک طرف سر قرار دارد.
ضربان دار و با شدت متوسط تا شدید
با فعالیت بدنی بدتر می شود.
همراه با علائمی مانند حساسیت به نور/صدا/بو، تهوع و استفراغ
به خاطر داشته باشید که بوتاکس تنها یک گزینه برای پیشگیری از میگرن مزمن است. سایر درمان های پزشکی عبارتند از:
ایندرال LA (پروپانولول)، یک داروی فشار خون بالا
الاویل (آمی تریپتیلین)، یک داروی ضد افسردگی سه حلقه ای
توپاماکس (توپیرامات)، یک داروی ضد تشنج
مسدود کننده های پپتید مرتبط با ژن کلسی تونین (CGRP) مانند Aimovig (erenumab)، Ajovy (fremanezumab) و Emgality (galcanezumab)
بوتاکس برای جمعیت های زیر مورد تایید FDA نیست:
افراد مبتلا به میگرن اپیزودیک که 14 سردرد یا کمتر در ماه است.
کودکان یا نوجوانان زیر سن
افرادی که باردار یا شیرده هستند.
افراد مبتلا به آلرژی شناخته شده به سم بوتولینوم نیز کاندید نیستند.
FDA تزریق بوتاکس را برای پیشگیری از میگرن مزمن تایید کرده است. بوتاکس با شل کردن عضلات تزریق شده و جلوگیری از آزاد شدن پروتئین های التهابی که معمولا سیگنال های درد مرتبط با سردردهای میگرنی را منتقل می کنند، عمل می کند.
مطالعات متعدد فواید بوتاکس را در کاهش روزهای سردرد در ماه و بهبود کیفیت زندگی ثابت کرده اند. بوتاکس همچنین دارای مشخصات ایمنی قوی است و عوارض جانبی کمی دارد، به ویژه در مقایسه با سایر داروهای پیشگیری کننده از میگرن.
درک این نکته مهم است که بهترین برنامه درمانی واحد برای مدیریت میگرن مزمن وجود ندارد. با یک متخصص مغز و اعصاب یا متخصص سردرد در مورد اینکه آیا بوتاکس یک درمان بالقوه و معقول برای مراقبت از میگرن شما است صحبت کنید.
دکتر آرمیتا آقاپور با سالها سابقه در زمینه زیبایی و جوان سازی یکی از بهترین و شناخته شده ترین پزشکان زیبایی در تهران هستند.
ایشان پس از پایان تحصیلات خود در رشته پزشکی دانشگاه شیراز و گذراندن دوره های پوست و مو و زیبایی و اخذ سرتیفیکیت متعدد از شرکتها و مراکز آموزشی معتبر در زمینه انواع لیزر و جراحیهای سرپایی و تزریقات زیبایی آماده ارائه خدمات به مراجعین محترم می باشند.
آدرس: تهران، شهرآرا پاتریس لومومبا، نبش کوچه نوزدهم غربی، ساختمان پزشکان، پلاک ۱۸۲طبقه اول
شماره تماس: ۸۸۲۸۸۱۶۸
آدرس ایمیل: info @dr-aghapour.com
منبع: https://dr-aghapour.com/

بیماری مادرزادی قلب (CHD) یک مشکل در نحوه تشکیل قلب قبل از تولد است. برخی از مسائل شدیدتر از سایرین هستند، اما همه آنها از جریان طبیعی خون در قلب شما و فراتر از آن جلوگیری می کنند. پیشرفت در تشخیص و درمان به اکثر کودکان مبتلا به CHD کمک می کند تا بزرگسال شوند.
بیماری مادرزادی قلب (CHD) یک مشکل در ساختار قلب شما است که در بدو تولد وجود دارد. این مسائل - که مانع از جریان طبیعی خون می شود - ممکن است شامل موارد زیر باشد:
برخی از موارد CHD ساده هستند و ممکن است هیچ علامتی ایجاد نکنند. اما برخی دیگر می توانند تهدید کننده زندگی باشند و در دوران نوزادی نیاز به درمان دارند.
ارائه دهندگان مراقبت های بهداشتی می توانند نقایص قلبی را در مراحل اولیه (قبل یا اندکی پس از تولد) تشخیص دهند. اما گاهی اوقات، افراد تا سن کودکی، نوجوانی یا بزرگسالی تشخیص CHD نمیدهند.
دو گروه اصلی CHD وجود دارد:
بیماری قلبی مادرزادی سیانوتیک
این ناهنجاری های قلبی میزان اکسیژنی را که قلب می تواند به بقیه بدن برساند کاهش می دهد. نوزادانی که با بیماری قلبی مادرزادی سیانوتیک متولد می شوند معمولاً سطح اکسیژن پایینی دارند و نیاز به جراحی دارند. مثالها عبارتند از:
ضایعات انسدادی قلب چپ: این ضایعات باعث کاهش جریان خون بین قلب و بقیه بدن شما می شود (جریان خون سیستمیک). به عنوان مثال می توان به سندرم قلب چپ هیپوپلاستیک (زمانی که قلب شما در سمت چپ خیلی کوچک است) و قوس آئورت منقطع (آئورت ناقص است) اشاره کرد.
ضایعات انسدادی قلب راست: این ضایعات جریان خون را بین قلب و ریهها کاهش میدهند (جریان خون ریوی). به عنوان مثال می توان به تترالوژی فالوت (گروهی متشکل از چهار ناهنجاری)، ناهنجاری ابشتاین، آترزی ریوی و آترزی تریکوسپید (دریچه ها به درستی رشد نمی کنند) اشاره کرد.
ضایعات مخلوط: بدن جریان خون سیستمیک و ریوی را مخلوط می کند. یک مثال جابجایی شریان بزرگ است، به این معنی که دو شریان اصلی که قلب شما را ترک می کنند در جای اشتباهی قرار دارند. دیگری ترانکوس شریانی است، زمانی که قلب شما به جای دو شریان، تنها یک شریان اصلی برای حمل خون به بدن شما دارد.
بیماری قلبی مادرزادی سیانوتیک
این شامل مسئله ای است که باعث می شود خون به روشی غیرعادی در بدن شما پمپ شود. به عنوان مثال:
سوراخ در قلب: یکی از دیواره های قلب شما می تواند دارای یک باز شدن غیر طبیعی باشد. بسته به محل سوراخ، ممکن است به این نقص سپتوم دهلیزی، کانال دهلیزی-بطنی، مجرای شریانی باز یا نقص دیواره بین بطنی گفته شود.
مشکل آئورت: آئورت شریان اصلی است که خون را از قلب به بقیه بدن می برد. ممکن است خیلی باریک باشد (کوآرکتاسیون آئورت). یا دریچه آئورت (که برای تنظیم جریان خون باز و بسته می شود) ممکن است در باز شدن محدود باشد یا به جای سه فلپ فقط دو فلپ داشته باشد (به نام دریچه آئورت دو لپه ای).
مشکل در شریان ریوی: شریان ریوی خون را از سمت راست قلب به ریه های شما می برد تا اکسیژن دریافت کند. اگر این شریان خیلی باریک باشد به آن تنگی شریان ریوی می گویند.
علائم بیماری قلبی مادرزادی ممکن است به محض تولد نوزاد شروع شود یا ممکن است تا اواخر زندگی ظاهر نشود. آنها می توانند شامل موارد زیر باشند:
علائم و نشانه های نقص مادرزادی قلب بسته به موارد زیر بسیار متفاوت است:
چه چیزی باعث بیماری قلبی مادرزادی می شود؟
CHD زمانی اتفاق می افتد که قلب جنین به درستی در رحم رشد نمی کند. دانشمندان به طور کامل نمی دانند که چرا این اتفاق می افتد، اما ممکن است مربوط به موارد زیر باشد:
محققان این عوامل را از عوامل خطر بیماری قلبی مادرزادی می دانند.
نقایص مادرزادی قلب می تواند احتمال ابتلا به موارد زیر را افزایش دهد:
بیماری مادرزادی قلب چگونه تشخیص داده می شود؟
گاهی اوقات یک ارائه دهنده مراقبت های بهداشتی قبل از تولد نوزاد یک بیماری مادرزادی پیدا می کند. اگر پزشک شما در طول یک سونوگرافی معمول قبل از تولد چیز غیرعادی پیدا کند، ممکن است شما و جنین به آزمایشات بیشتری نیاز داشته باشید.
به عنوان مثال، اکوکاردیوگرافی جنین از امواج صوتی بی ضرر برای ایجاد تصاویری از قلب جنین استفاده می کند.
ارائه دهندگان سایر مشکلات قلبی را بلافاصله پس از تولد نوزاد تشخیص می دهند. به عنوان مثال، آنها می توانند CHD سیانوتیک را با پالس اکسیمتری تشخیص دهند. این آزمایش ساده و بدون درد از حسگرهایی روی انگشتان دست یا پاهای کودک استفاده می کند تا بفهمد که آیا سطح اکسیژن خیلی پایین است یا خیر.
گاهی اوقات، افراد تا اواخر زندگی تشخیص نقص مادرزادی قلب را دریافت نمی کنند.
برای تشخیص بیماری مادرزادی قلب چه آزمایشاتی انجام می شود؟
آزمایشاتی که می تواند به تشخیص CHD در نوزادان، کودکان یا بزرگسالان کمک کند عبارتند از:
بیماری مادرزادی قلب چگونه درمان می شود؟
درمان بیماری قلبی مادرزادی ممکن است شامل موارد زیر باشد:
عوارض درمان بیماری قلبی مادرزادی بسته به روش متفاوت است. آنها ممکن است شامل موارد زیر باشند:
چه مدت طول می کشد تا پس از این درمان بهبودی حاصل شود؟
بسته به روشی که کودک شما انجام می دهد، ممکن است چند روز، یک هفته یا حتی چند ماه برای بهبودی نیاز داشته باشد. از ارائه دهنده فرزندتان در مورد بهبودی برای روش خاصی که در حال برنامه ریزی است، بپرسید.
آیا می توان از بیماری های مادرزادی قلبی پیشگیری کرد؟
هیچ استراتژی اثبات شده ای برای جلوگیری از CHD وجود ندارد. افراد معمولاً به دلایل ناشناخته با آن متولد می شوند. خارج از کنترل آنهاست
چگونه می توانم خطر خود را کاهش دهم؟
دانشمندان هنوز همه پاسخها را در مورد علت نقصهای مادرزادی قلب به جز جهشهای ژنی تصادفی ندارند. اما برخی چیزها - مانند سیگار کشیدن، الکل و برخی داروها - شما را در معرض خطر بیشتری قرار می دهد و باید در دوران بارداری از آنها اجتناب کنید.
شما باید دستورالعمل های ارائه دهنده مراقبت های بهداشتی خود را در دوران بارداری دنبال کنید، از جمله:
اگر بیماری قلبی مادرزادی داشته باشم چه انتظاری می توانم داشته باشم؟
چشم انداز افراد مبتلا به بیماری مادرزادی قلبی به نوع مشکل و شدت آن بستگی دارد. اگرچه موارد جدی می تواند تهدید کننده زندگی باشد، بسیاری از افراد مبتلا به CHD زندگی طولانی، نسبتاً طبیعی و رضایت بخشی دارند.
چند دهه پیش، تنها 10 درصد از کودکان مبتلا به CHD تا بزرگسالی زنده ماندند. پیشرفت در تشخیص و درمان در حال حاضر به حدود 90٪ کمک می کند تا زنده بمانند.
بیماری قلبی مادرزادی چقدر طول می کشد.
حتی پس از انجام یک ترمیم جراحی، بیماری مادرزادی قلبی یک وضعیت پزشکی است که باید سالها در مورد آن به ارائهدهندگان خود بگویید. بسته به موقعیت شما، ممکن است بعداً مشکلات ناشی از بیماری مادرزادی قلبی ایجاد شود.
چگونه مراقبت کنیم؟
برای حفظ سلامت قلب تا حد امکان و جلوگیری از عوارض بیماری های مادرزادی قلبی:
چه زمانی باید به ارائه دهنده مراقبت های بهداشتی خود مراجعه کنیم؟
شما باید در طول زندگی خود به طور منظم به متخصص قلب مراجعه کنید تا بیماری های مادرزادی قلبی را کنترل و مدیریت کنید و هر گونه عارضه را تشخیص دهید. ممکن است در طول زمان به بیش از یک درمان نیاز داشته باشید تا مشکلات ایجاد شده را برطرف کنید.
چه زمانی باید به اورژانس مراجعه کرد؟
یک فرد مبتلا به بیماری مادرزادی قلبی را به اورژانس ببرید یا در صورت تجربه با 911 (یا شماره خدمات اورژانس محلی خود) تماس بگیرید:
چه سوالاتی باید از پزشک بپرسیم؟
ممکن است بخواهید از ارائه دهنده مراقبت های بهداشتی فرزندتان بپرسید:
اگر کودک شما مشکل قلبی دارد، مهم است که به یک متخصص قلب متخصص در CHD مراجعه کنید. هرچه می توانید در مورد مشکل فرزندتان بیاموزید تا بهترین راه های کمک به او را بدانید.
دکتر رامین بقایی متخصص جراحی عمومی و فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان) میباشد.
همچنین ایشان دارای سوابق علمی – آموزشی چون: عضو هیات علمی دانشگاه علوم پزشکی ایران و شهید بهشتی، عضو هیئت بورد جراحی قلب کشور دبیر انجمن جراحان قلب ایران به مدت ۶ سال و سوابق اجرایی چون: ریاست بخش جراحی قلب بیمارستان شهید مدرس به مدت ۳ سال اشاره کرد.
خدمات دکتر رامین بقایی
به وبسایت شخصی دکتر رامین بقایی تهرانی مراجعه کنید.
شما کاربران گرامی می توانید از طریق شماره تماس های درج شده در وبسایت و یا از طریق فرم های تماس با ما در وبسایت با ایشان در تماس باشید.
آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei
شماره تماس: ۸۸۶۷۰۳۵۰-۰۲۱
شماره تماس منشی: ۰۹۰۱۳۰۵۰۶۸۴
منبع: https://dr-baghaei.com/

اگر چیزی در ناحیه پوشک کودکتان درست به نظر نمی رسد، با راهنمای ما مشورت کنید.
با در نظر گرفتن تمام زمانی که والدین برای تمیز کردن و مراقبت از ناحیه تناسلی نوزاد خود در هنگام تعویض پوشک و حمام صرف می کنند، قابل درک است که آیا همه چیز طبیعی است یا خیر.
در حالی که شما همیشه باید در مورد هر گونه نگرانی که ممکن است داشته باشید با پزشک اطفال خود مشورت کنید، ما از متخصصان خواستیم برخی از رایج ترین مشکلات دستگاه تناسلی را که می تواند نوزادان را تحت تاثیر قرار دهد، بررسی کنیم.
بیضه ها در شکم رشد کرده و در چند هفته آخر قبل از تولد یا کمی پس از تولد به کیسه بیضه فرود می آیند.
با این حال، گاهی اوقات یک یا هر دو بیضه در جای خود قرار نمی گیرند، که به عنوان "بیضه نزول نکرده" شناخته می شود.
در موارد دیگر ممکن است بیضه ها پایین بیایند، اما کانال مغبنی (مسیر بین شکم و کشاله ران) به طور کامل بسته نمی شود و بیضه ها بین شکم و کیسه بیضه به جلو و عقب حرکت می کنند - وضعیتی که به آن بیضه های عقب کشیده می گویند.
بیضه نزول نکرده در هنگام تولد تقریباً در 1 نوزاد پسر از هر 100 نوزاد بیولوژیک اتفاق می افتد و در نوزادان نارس شایع تر است.
در بیشتر موارد، بیضه ها در عرض 6 تا 12 ماه از تولد به جای خود حرکت می کنند. اگر این کار را نکنند، ممکن است پزشک اطفال هورمون درمانی یا جراحی را پیشنهاد دهد.
فتق مغبنی زمانی رخ می دهد که بافت شکمی مانند حلقه روده به داخل شکاف بین شکم و کشاله ران حرکت می کند و باعث ایجاد برآمدگی بدون درد می شود که ممکن است در هنگام تعویض پوشک مشاهده کنید.
فتق مغبنی می تواند در هر سنی ظاهر شود و در مردان بیولوژیک بیشتر از زنان بیولوژیک دیده می شود.
کودک شما برای جلوگیری از ایجاد فتق خفه شده به جراحی جزئی برای بستن راه باز نیاز دارد، وضعیتی که زمانی رخ می دهد که قطعه ای از روده در کانال گیر کرده و جریان خون را به آن قسمت روده قطع می کند.
اگر این اتفاق بیفتد، برآمدگی متورم به نظر می رسد، احساس سختی می کند و باعث درد شدید می شود.
کودک شما ممکن است استفراغ کند، گریه کند، بد تغذیه کند یا تب داشته باشد - و شما باید فورا او را به بخش اورژانس ببرید.
هیدروسل یکی دیگر از مشکلات کانال مغبنی است، اما این مشکل فقط نوزادان پسر بیولوژیکی را تحت تاثیر قرار می دهد.
زمانی که کانال مغبنی پسری بسته نمیشود، مایع از شکم میتواند در کیسه بیضه جمع شود. دردناک نیست، اما ممکن است بیضههای کودک شما متورم به نظر برسند.
هیدروسل خطری مشابه فتق دارد. اگر به خودی خود از بین نرفته باشد، ارائه دهندگان مراقبت های بهداشتی عمل جراحی را پس از اولین تولد توصیه می کنند تا مایع را تخلیه کرده و راه را ببندد.
عفونت دستگاه ادراری (UTI) رشد بیش از حد باکتری ها در دستگاه ادراری است.
در سال اول زندگی، در نوزادانی که آلت تناسلی دارند، به خصوص آلت تناسلی ختنه نشده، بیشتر دیده می شود زیرا پوست ختنه گاه می تواند باکتری ها را به دام بیندازد. اما نوزادان مبتلا به فرج نیز می توانند به عفونت ادراری مبتلا شوند – زیرا مجرای ادرار و مقعد در آناتومی زنان بسیار نزدیک هستند.
بسیاری از اوقات، تب بالا بدون دلیل تنها علامت عفونت ادراری در نوزاد است.
اما ممکن است متوجه ادرار با بوی عجیب، تحریک پذیری غیر قابل توضیح، تغذیه نامناسب یا استفراغ شوید. در صورت انجام این کار، به ارائه دهنده مراقبت های بهداشتی خود اطلاع دهید.
اگر UTI درمان نشود، می تواند باعث عفونت کلیه شود که می تواند منجر به آسیب دائمی شود. دکتر McEvoy می گوید خوشبختانه، یک دوره آنتی بیوتیک (معمولاً 10 روز) به راحتی عفونت ادراری را درمان می کند.
چین های پوست جلوی واژن که به نام لابیا شناخته می شوند، می توانند به هم جوش بخورند.
این همجوشی می تواند پس از خام شدن و تحریک شدن پوست (احتمالاً در نتیجه بثورات شدید پوشک) رخ دهد. چسبندگی ها می توانند اندازه متفاوتی داشته باشند، به ندرت دردناک هستند و معمولا جریان ادرار را متوقف نمی کنند.
در بیشتر موارد، چسبندگی لب نیازی به درمان ندارد، اما نباید خودتان سعی کنید پوست را جدا کنید. آنها معمولاً خود به خود برطرف می شوند و با شروع تولید استروژن در دوران بلوغ ناپدید می شوند.
اگر کودک شما در ادرار کردن مشکل دارد یا به طور مکرر علاوه بر چسبندگی لبیال به عفونت ادراری مبتلا می شود، پزشک اطفال ممکن است تجویز استروئید، کرم استروژن یا در موارد نادر جراحی برای جدا کردن چسبندگی ها را توصیه کند.
چسبندگی آلت تناسلی یکی از عوارض احتمالی ختنه است. هر زمان که بافت بدن بریده می شود، لبه ها می توانند به نواحی اطراف بچسبند.
پس از برداشتن پوست ختنه گاه با جراحی، نواحی خام پوست ختنه گاه می تواند به سر آلت تناسلی بچسبد. ممکن است به نظر برسد که سر با یک لایه نازک پوشیده شده است یا انگار هرگز ختنه نشده است.
چسبندگی آلت تناسلی معمولاً بدون درد است و به مرور زمان با رشد آلت تناسلی آزاد می شود، بنابراین اغلب نیازی به درمان نیست.
هنگامی که چسبندگی ها گسترده باشد، یک ارائه دهنده مراقبت های بهداشتی ممکن است یک کرم استروئیدی ملایم را برای درمان تجویز کند.
ختنه یک روش نسبتاً ساده است که معمولاً در روز اول یا دوم پس از تولد بر روی نوزادان انجام می شود.
ختنه همچنین می تواند در کودکان بزرگتر و بزرگسالان در یک محیط سرپایی انجام شود، اما به دلیل نیاز احتمالی به بیهوشی عمومی می تواند پیچیده تر باشد.
خطر عفونت ادراری (UTI) در کودکان ختنه نشده بیشتر است. این در نوزادان کمتر از 1 سال بیشتر است. اما خطر عفونت ادراری در همه کودکان کمتر از 1٪ است.
ختنه نوزاد تا حدودی از سرطان آلت تناسلی در سنین بالاتر محافظت می کند. اما خطر کلی سرطان آلت تناسلی در کشورهای توسعه یافته مانند ایالات متحده بسیار پایین است.
کودکان و بزرگسالان ختنه شده در معرض خطر کمتری برای برخی از عفونت های مقاربتی هستند.
این شامل HIV نیز می شود. در صورتی که کودک شما فیموز دارد، یعنی ناتوانی در عقب کشیدن پوست ختنه گاه برای نمایان شدن غده یا سر آلت تناسلی، ممکن است ختنه توصیه شود.
فیموز گاهی اوقات انجام بهداشت مناسب در منطقه را دشوار می کند. در پسرانی که از عفونت های دستگاه ادراری، عفونت های پوست ختنه گاه یا عفونت آلت تناسلی (بالانیت) رنج می برند، ختنه ممکن است به جلوگیری از عود این مشکلات کمک کند.
ختنه خطراتی دارد. اما میزان مشکلات پایین است. شایع ترین خطرات خونریزی و عفونت است.
پوست آلت تناسلی نیز بعد از ختنه بسیار حساس است. این ناحیه ممکن است در اثر تماس با پوشک کودک یا آمونیاک موجود در ادرار تحریک شود. این مشکل را می توان با گذاشتن ژل نفتی روی آلت تناسلی به مدت چند روز درمان کرد.
ممکن است خطرات دیگری نیز وجود داشته باشد. این به سلامت کودک شما بستگی دارد. قبل از جراحی در مورد هر گونه نگرانی که دارید با پزشک صحبت کنید.
پس از ختنه، باید از آلت تناسلی کودک خود مراقبت کنید تا زمانی که خوب شود. این شامل تمیز کردن منطقه با آب معمولی حداقل یک بار در روز است.
همچنین اگر ناحیه بعد از اجابت مزاج کثیف شد، باید آن را تمیز کنید. سپس اجازه دهید محل خشک شود و روی آن ژله نفتی بمالید. این از چسبیدن پانسمان گاز جلوگیری می کند.
ممکن است از شما خواسته شود روز بعد پانسمان را بردارید. یا ممکن است از شما خواسته شود که هر بار که پوشک را عوض می کنید از یک پانسمان جدید و مقداری ژله نفتی استفاده کنید.
زمانی که دیگر نیازی به پانسمان گاز نیست، ممکن است به شما گفته شود که برای جلوگیری از چسبیدن آلت تناسلی به پوشک، ژل نفتی را برای چند روز دیگر روی انتهای آلت تناسلی قرار دهید.
مقداری تورم روی آلت تناسلی طبیعی است. ایجاد پوسته در آلت تناسلی نیز طبیعی است. این پس از چند روز برطرف می شود. ممکن است مقدار کمی خونریزی رخ دهد.
اما اگر لکه خونی روی پوشک کودک خود دیدید که بزرگتر از یک چهارم است، فوراً با پزشک خود تماس بگیرید.
اگر آلت تناسلی به خونریزی ادامه داد، برای چند دقیقه فشار محکمی با یک پارچه شستشو دهید. سپس بررسی کنید که آیا خونریزی متوقف شده است یا خیر. اگر خونریزی ادامه داشت، کودک خود را به اورژانس ببرید.
اگر از یک حلقه پلاستیکی استفاده شده باشد، باید ظرف 10 تا 12 روز از آلت تناسلی خارج شود. اگر این اتفاق نیفتد به پزشک خود بگویید. آلت تناسلی کودک معمولاً پس از ختنه در هفت تا ده روز به طور کامل بهبود می یابد.
اگر کودک شما یکی از موارد زیر را دارد با پزشک کودک خود تماس بگیرید:
پزشک باید علاوه بر داشتن علم و دانش در مورد ختنه کودکان، دارای مهارت و تجربه در عمل جراحی ختنه نیز باشد.
کلینیک یا مطب جراح و متخصص باید از امکانات و تجهیزات لازم برخوردار باشد؛ همچنین دکتر خوب برای ختنه به شما این اطمینان را می دهد که در طول جراحی و بعد از آن هیچ گونه مشکلی برای فرزندتان ایجاد نمی شود.
با توجه به اینکه ختنه برای نوزاد یکبار انجام می شود و این عمل، امر مهمی برای خانواده می باشد، بنابراین پیدا کردن دکتر خوب در این زمینه که بتواند با حداقل عوارض و بدون نقص این جراحی را انجام دهد اهمیت خیلی بالایی دارد. دکتر بهار اشجعی عمل ختنه را در محیطی بسیار آرام و بهداشتی انجام میدهند.
خدمات دکتر بهار اشجعی
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
بیمارستان کودکان تهران: تقاطع خیابان طالقانی و ولیعصر، روبروی جهاد کشاورزی، پلاک ۴۵۴
بیمارستان لاله شهرک غرب: تهران ، شهرک غرب ، فاز ۵ ، خیابان سیمای ایران ، نبش فلامک جنوبی
منبع: https://dr-ashjaei.com/

اولتراسوند متمرکز با شدت بالا (HIFU) یک درمان غیر تهاجمی سفت کننده پوست است که مزایای متعددی را نسبت به روش های دیگر مانند لیفت صورت، لیزر درمانی و میکرونیدلینگ با فرکانس رادیویی (RF) دارد.
مقایسه با لیفت صورت:
بر خلاف لیفت صورت جراحی، هایفو نیازی به برش، بیهوشی یا زمان بهبودی طولانی ندارد.
این یک روش غیر تهاجمی است که با استفاده از انرژی اولتراسوند، لایه های عمیق پوست را هدف قرار می دهد، تولید کلاژن را تحریک می کند و پوست را از درون سفت می کند.
در حالی که لیفت صورت نتایج چشمگیرتری را ارائه می دهد، هایفو یک جایگزین عالی برای کسانی است که می خواهند از جراحی و خطرات، زمان از کار افتادگی و هزینه های مرتبط اجتناب کنند.
مقایسه با لیزر درمانی:
درمان های لیزری مانند لیزرهای CO2 یا Erbium با از بین بردن لایه های بیرونی پوست برای تقویت تولید کلاژن و سفت شدن پوست کار می کنند.
با این حال، این درمانها سطحیتر هستند و به دلیل نیاز به بهبودی پوست، میتوانند باعث خرابی قابل توجهی شوند.
از سوی دیگر، هایفو لایه های عمیق تر پوست را بدون آسیب رساندن به سطح هدف قرار می دهد و در نتیجه کمترین زمان از کار افتادگی و کاهش خطر عوارض را به همراه دارد.
مقایسه با میکرونیدلینگ RF:
میکرونیدلینگ با فرکانس رادیویی (RF) یکی دیگر از درمانهای سفت کردن پوست است که از سوزنهای ریز برای رساندن انرژی RF به پوست و تحریک تولید کلاژن استفاده میکند.
در حالی که میکرونیدلینگ هایفو و RF هر دو غیر تهاجمی هستند، هایفو می تواند لایه های عمیق تری از پوست را هدف قرار دهد و معمولاً برای دستیابی به نتایج مطلوب به جلسات درمانی کمتری نیاز دارد.
میکرونیدلینگ RF ممکن است برای درمان نگرانی های سطحی پوست مانند خطوط ریز و شلی خفیف پوست مناسب تر باشد.
به طور کلی، هایفو ترکیبی منحصر به فرد از اثربخشی، حداقل زمان از کار افتادگی و رویکردی غیر تهاجمی را ارائه می دهد که آن را به گزینه ای جذاب برای کسانی تبدیل می کند که به دنبال راهی ایمن و راحت برای دستیابی به پوستی سفت تر و جوان تر بدون خطرات و بهبودی مرتبط با جراحی هستند.
درمان هایفو یک درمان غیرتهاجمی محبوب برای بهبود پوست است که می تواند چین و چروک و افتادگی پوست را کاهش دهد.
در حالی که نتایج این درمان می تواند چشمگیر باشد، مهم است که در نظر بگیرید که آیا درمان برای شما مناسب است یا خیر.
در این مقاله، معایب درمان هایفو را بررسی می کنیم تا بتوانید تصمیمی آگاهانه در مورد نیازهای مراقبت از پوست خود بگیرید - چه به دنبال راه حلی سریع برای رفع چین و چروک هستید یا می خواهید بافت پوست خود را در دراز مدت بهبود بخشید.
درمان هایفو یا اولتراسوند متمرکز با شدت بالا یک روش درمانی نسبتاً جدید است که از روش غیرتهاجمی استفاده می کند. در طول درمان، امواج صوتی متمرکز منتشر می شود که به لایه های عمیق پوست نفوذ می کند.
در لایههای عمیق پوست، آن امواج صوتی از طریق گرمایی که در آنجا آزاد میکنند، تولید کلاژن را تحریک میکنند. در نتیجه، نه تنها ساختار کلی پوست شما بهبود می یابد، بلکه چین و چروک ها نیز کاهش می یابد و افتادگی پوست نیز برطرف می شود.
این به این دلیل است که کلاژن مسئول قوی تر و محکم تر کردن پوست است. همچنین خاصیت ارتجاعی پوست را افزایش خواهد داد.
البته، مدتی طول می کشد تا تولید کلاژن پس از درمان شروع شود و همچنین قبل از مشاهده نتایج قابل مشاهده افزایش کلاژن. یعنی بعد از درمان شما هنوز بلافاصله نخواهید دید.
تنها سه ماه پس از درمان، نتایج واضحی خواهید دید و متوجه خواهید شد که پوست به تدریج سفت می شود.
به طور کلی، هایفو یک درمان بسیار ایمن است. تحقیقات علمی نشان داد که درمان هایفو بسیار کارآمد و بسیار ایمن است.
به عنوان مثال، مطالعه ای مبنی بر اینکه هایفو به طور قابل توجهی خاصیت ارتجاعی پوست را افزایش می دهد و این هم در مورد پوست صورت (صورت HIFU) و هم برای بدن (بدن هایفو) صدق می کند.
برخی از رایج ترین معایب درمان هایفو عبارتند از:
یکی از مضرات درمان هایفو که اغلب ذکر می شود، ناراحتی بیماران در طول درمان است. اگرچه درمان لزوماً دردناک نیست، اما درمان هایی وجود دارند که احساس خوشایندی دارند.
یکی دیگر از معایب این است که ممکن است پس از درمان دچار تورم و قرمزی موقت شوید. با این حال، این عوارض گذرا هستند: 48 ساعت پس از درمان، متوجه خواهید شد که به طور کامل از هرگونه تورم یا قرمزی خلاص شده اید.
علاوه بر این، همچنین مهم است که بدانید این عوارض جانبی بسیار کم هستند و درمان هایی با عوارض جانبی شدیدتر و دوره بهبودی طولانی مدت وجود دارد.
به عنوان مثال، پس از عمل جراحی لیفت صورت، به طور متوسط شش ماه زمان بهبودی خواهید داشت.
کمتر از درمان های تهاجمی مانند لیفت صورت یا لیپوساکشن موثر است.
با درمان هایفو نمی توانید به همان نتایجی نرسید که با درمان های تهاجمی تر مانند لیفت صورت یا لیپوساکشن به دست می آورید. این نیز منطقی است.
این درمان بسیار کمتر تهاجمی است، بنابراین نمیتوانید انتظار داشته باشید که نتایجی مشابه یک درمان داشته باشد.
از سوی دیگر، مطمئناً، پس از درمان هایفو، مانند لیپوساکشن یا لیفت صورت، زمان بهبودی طولانی نخواهید داشت.
بنابراین در این مورد، وزن دادن به مزایا و معایب است: برای مدت طولانیتری بیرون بروید یا یک درمان غیرتهاجمی با نتایج طبیعی را انتخاب کنید.
متأسفانه با درمان های هایفو نتیجه دائمی نخواهید داشت. در حالی که نتایج جراحی دائمی هستند، نتایج HFU دائمی نیستند. برای حفظ نتایج درمان باید به طور منظم مراجعه کنید.
از سوی دیگر، درمان هایفو یک روش بسیار طبیعی برای سفت کردن پوست است که در آن پوست از طریق فرآیندهای طبیعی بدن سفت می شود و فرآیندهای طبیعی بدن را تحریک می کند.
علاوه بر این، نتیجه درمان هایفو نیز بسیار طبیعی به نظر می رسد.
عوارض جانبی احتمالی درمان هایفوتراپی
علاوه بر معایب درمان هایفو، برخی از عوارض جانبی بالقوه مرتبط با آن نیز وجود دارد. به طور کلی، درمان هایفو تقریباً هیچ عارضه جانبی ندارد - به خصوص در مقایسه با سایر درمان های زیبایی شناختی، این درمان بسیار ایمن است.
با این حال، ما می خواهیم تعدادی از عوارض جانبی درمان هایفو را فهرست کنیم.
اگر درمان نادرست انجام شود، خطر آسیب وجود دارد.
درمان هایفو همچنین می تواند باعث آسیب به بافت های اطراف مانند رگ های خونی یا اعصاب در صورت انجام نادرست شود. بنابراین، انتخاب یک متخصص پوست با تجربه هنگام رزرو درمان هایفو بسیار مهم است.
اگر درمان هایفو به درستی انجام نشود، می تواند باعث سوختگی پوست شود. بنابراین، همیشه انتخاب کنید که درمان توسط یک متخصص آگاه انجام شود.
کاهش موقت حساسیت پوست ممکن است پس از درمان رخ دهد. با این حال، این موقتی است، بنابراین پس از چند روز دوباره ناپدید می شود.
نیازی به نگرانی نیست، به هر حال احساس در پوست شما باز خواهد گشت.
پس از درمان، ممکن است قرمزی و تورم موقتی را تجربه کنید. با این حال، اینها عوارض جانبی موقتی هستند که مطمئناً ظرف 48 ساعت پس از درمان ناپدید می شوند.
محصولات مراقبت از پوست ملایم بدون مواد فعال در چند روز اول پس از درمان توصیه می شود.
مطمئن نیستید که درمان هایفوتراپی برای شما مناسب است؟ همچنین جایگزین هایی برای این درمان تقویت کننده پوست وجود دارد. در زیر به اختصار آنها را برای شما فهرست می کنیم.
1. درمان های تهاجمی
منظور ما لیفت صورت و لیپوساکشن است. اینها بهبود و سفت شدن دائمی را ارائه می دهند. با این حال، این درمان ها نیاز به جراحی و دوره نقاهت طولانی دارند.
2. سایر درمان های غیر تهاجمی
تزریق شل کننده های عضلانی یا پرکننده ها راهی سریع و کم تهاجمی برای کاهش چین و چروک و افتادگی پوست است. با این حال، این درمان ها معمولا فقط یک اثر موقت دارند و باید به طور منظم تکرار شوند.
3. درمان های کم تهاجمی
راه حل میانی بین درمان های تهاجمی و غیر تهاجمی، میکرونیدلینگ یا لایه برداری پزشکی است. این درمانها نسبت به درمانهای تهاجمی کمتر تهاجمی هستند، اما معمولاً اثر ماندگاری کمتری نسبت به درمان هایفو دارند.
به طور کلی، معایب درمان HIFU حداقل است - خطرات، معایب یا عوارض شناخته شده کمی وجود دارد. با این حال، توصیه می کنیم قبل از آن در مورد درمان به طور کامل با یک متخصص پوست صحبت کنید.
دکتر آرمیتا آقاپور با سالها سابقه در زمینه زیبایی و جوان سازی یکی از بهترین و شناخته شده ترین پزشکان زیبایی در تهران هستند.
ایشان پس از پایان تحصیلات خود در رشته پزشکی دانشگاه شیراز و گذراندن دوره های پوست و مو و زیبایی و اخذ سرتیفیکیت متعدد از شرکتها و مراکز آموزشی معتبر در زمینه انواع لیزر و جراحیهای سرپایی و تزریقات زیبایی آماده ارائه خدمات به مراجعین محترم می باشند.
اطلاعات تماس
آدرس: تهران، شهرآرا پاتریس لومومبا، نبش کوچه نوزدهم غربی، ساختمان پزشکان، پلاک ۱۸۲طبقه اول
شماره تماس: ۸۸۲۸۸۱۶۸
آدرس ایمیل: info @dr-aghapour.com
منبع: https://dr-aghapour.com/

جراحان قلب و عروق قلب شما را عمل می کنند تا آسیب های ناشی از بیماری ها یا اختلالات سیستم قلبی عروقی را ترمیم کنند.
جراح قلب نه تنها بر روی قلب بلکه بر روی سایر نواحی قفسه سینه نیز کار می کند. این ناحیه شامل ریه ها، رگ های خونی و مری و همچنین مشکلات دیواره قفسه سینه است.
مهارت های جراح آنها شامل جراحی بای پس، درمان آنوریسم، تعویض دریچه های قلب، ترمیم آسیب قلب و انجام عملیات های مشابه است.
یک جراح قلب و عروق روی قلب و رگ های خونی تمرکز می کند، اما در عمل، بسیاری از اعمال مشابه یک جراح قلب را انجام می دهد.
اغلب اوقات، تشخیص بیماری قلبی با پزشک مراقبت های اولیه شروع می شود که شما را به یک متخصص قلب ارجاع می دهد.
اگر متخصص قلب شما به این نتیجه برسد که شما نیاز به جراحی دارید، شما را به یک جراح قلب و عروق ارجاع می دهد که عضو جدیدی از تیم سلامت قلب شما می شود.
جراحان قلب و عروق انواع مختلفی از عمل ها را انجام می دهند، از جمله تعمیر و تعویض دریچه قلب، ترمیم نقص قلب، بای پس عروق کرونر، ترمیم آنوریسم، بازسازی عروقی با لیزر از طریق میوکارد و پیوند قلب.
آنها همچنین بر روی رگ های خونی بدن شما، از جمله آئورت که تامین کننده اصلی خون بدن است، عمل می کنند.
امروزه جراحی قلب همچنین ممکن است شامل استفاده یا کاشت دستگاههای کمک بطنی (VADs) باشد، دستگاههای مکانیکی که با کمک به پمپاژ خون در سراسر بدن به قلب نارسا کمک میکنند.
نظارت بر بیماران تحت مراقبت های ویژه پس از جراحی، بخش حیاتی از کار شما است.
اگرچه جراحی قلب بسیار ایمن است، اما ممکن است عوارضی رخ دهد و شما باید برای مقابله با بسیاری از شرایط از جمله آریتمی (بی نظمی ضربان قلب)، خونریزی پس از عمل، سکته مغزی، پلورال افیوژن (مایع در اطراف ریه) ، عفونت زخم یا ترومبوز آماده باشید.
درباره دکتر رامین بقایی
دکتر رامین بقایی متخصص جراحی عمومی و فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان) میباشد.
همچنین ایشان دارای سوابق علمی – آموزشی چون: عضو هیات علمی دانشگاه علوم پزشکی ایران و شهید بهشتی، عضو هیئت بورد جراحی قلب کشور دبیر انجمن جراحان قلب ایران به مدت ۶ سال و سوابق اجرایی چون: ریاست بخش جراحی قلب بیمارستان شهید مدرس به مدت ۳ سال اشاره کرد.
تخصص: جراح عمومی
فوق تخصص: جراحی قلب و عروق (کودکان و بزرگسالان)
سوابق تحصیلی: فارغ التحصیل پزشکی عمومی از دانشگاه تهران ۱۳۷۱ فارغ التحصیل جراحی عمومی از دانشگاه تهران ۱۳۷۵ فارغ التحصیل جراحی قلب از دانشگاه ایران ۱۳۸۱
سوابق علمی – آموزشی: عضو هیات علمی دانشگاه علوم پزشکی ایران و شهید بهشتی
عضو هیئت بورد جراحی قلب کشور دبیر انجمن جراحان قلب ایران به مدت ۶ سال
سوابق اجرایی: ریاست بخش جراحی قلب بیمارستان شهید مدرس به مدت ۳ سال
عضو هیئت علمی دانشگاه
در سطح وزارت بهداشت
عضو هیئت بورد جراحی قلب
فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان)
یکی از پایه گذاران دوره تکمیلی (فلوشیپ جراحی بیماری مادرزادی قلبی)
شما کاربران گرامی می توانید از طریق شماره تماس های درج شده در وبسایت و یا از طریق فرم های تماس با ما در وبسایت با ایشان در تماس باشید
آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان
شماره تماس با ما: ۸۸۶۷۰۳۵۰-۰۲۱
شماره تماس منشی: ۰۹۰۱۳۰۵۰۶۸۴
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei
منبع: https://dr-baghaei.com/
|
| |
| وب : | |
| پیام : | |
| 2+2=: | |
| (Refresh) | |
|
متن دلخواه شما
|
|